反复发作肝性脑病病例分享
-病例情况-
一般资料:62岁,女性,因“腹胀乏力1月余”于2022年11月8日首次入住我科。
肝功能:AST:41.3↑U/L,CK:280↑U/L,DB:9.8↑μmol/L,ALB:28.4↓g/L,总胆汁酸:30.8↑μmol/L。
肝胆胰超声提示:弥漫性肝损害,腹腔积液。门静脉主干内见低回声,血流充盈缺损。胆囊炎。
病程中患者无发热寒战、无咳嗽咳痰,无皮肤黏膜黄染,食纳差,睡眠差,尿频尿急尿痛,近3天造瘘口粪便颜色发黑,平素身体较差。
既往史:确诊2型糖尿病2年余,平素口服达格列净1#qd,空腹血糖控制在10mmol/L;有手术史2020-09-01因乙状结肠肿瘤于外院行“腹腔镜下结肠造口术”,术后2020-09-29至今于我院已行4周期化疗+靶向治疗,化疗期间出现骨髓抑制,多次调整治疗方案;17年前行脾切除术;3月前因尿路感染就诊我院,予以拉氧头孢、左奥硝唑卡抗感染治疗,控制不佳,尿路刺激症状反复发作。
家族史:无结核、肝炎等传染性疾病,无血友病等遗传性疾病。家族中无类似患者。
01
住院检查
►
实验室检查
•血常规:淋巴细胞计数:1.06↓*10^9/L,中性粒细胞计数:6.39↑*10^9/L,血红蛋白:95↓g/L;
•尿常规:隐血1+,白细胞酯酶3+,蛋白1+,葡萄糖3+,轻度浑浊,细菌1+,白细胞2349↑个/μl;
•大便隐血试验:阳性;
•生化:AST38↑U/L,ALP150↑U/L,LDH500↑U/L,总胆固醇:2.72↓mmol/L,ALB:35↓g/L,GLB:46.6↑g/L,白球比:0.8↓,葡萄糖:9.2↑mmol/L,尿酸:362↑μmol/L;
•血氨:50↑μmol/L;
•D-二聚体:>40.00mg/L;
•降钙素原:0.2412↑ng/mL,铁蛋白:579.3↑ng/mL;
•一般细菌培养及鉴定(尿液):屎肠球菌 >10^3 cfu/ml;
•抗核抗体分型组套:着丝点型,抗核抗体滴度(ANA-T):1:1000;
•免疫五项:免疫球蛋白G:25.8↑g/L,免疫球蛋白A:5.28↑g/L,补体C3:0.62↓g/L;
•免疫球蛋白IgG4定量测定、自免肝6项、EB、巨细胞病毒及病毒性肝炎指标未见异常。
►
影像学检查
多排CT全腹部平扫(上腹,中腹,盆腔):
•乙状结肠术后,左下腹壁造瘘后,胃术后,较前2022-10-04大致相仿。
•胆囊体积稍大,胆囊壁增厚,胆囊炎可能,肝内胆管及胆总管轻度扩张,较前好转。
•结肠壁增厚;腹盆腔脂肪间隙模糊伴多发渗出及积液,较前稍进展。
•门静脉海绵样变,肝门部、食管下段及胃底周围静脉曲张,较前大致相仿。
•胰尾及左肾间隙类圆形混杂密度影,转移待排,较前相仿。
•肝硬化。脾脏切除术后,脾区结节灶,考虑种植脾,较前大致相仿。
•骶骨软组织影伴骨质破坏,考虑转移,较前相仿。
►
诊断
1.肝硬化(失代偿,自身免疫性);
肝性脑病(亚临床);肝硬化伴食管胃底静脉曲张;腹腔积液;门静脉高压;门静脉血栓形成;低蛋白血症;
2.泌尿道感染;
3.肺部感染(间质性肺炎);
4.乙状结肠恶性肿瘤(姑息术后,肺转移、骨转移T3N2aM1 IV期);化疗后骨髓抑制;恶性肿瘤靶向治疗;
5.贫血;
6.脾术后;
7.2型糖尿病;
02
治疗过程
►
诊疗措施
•头孢曲松钠他唑巴坦钠2g ivd q12h抗感染;
•门冬氨酸鸟氨酸颗粒 3g po bid 降血氨;
•乙酰半胱氨酸、肌苷注射液改善肝功能;
•奥曲肽降低门脉压力;
•辅以输注白蛋白、抑酸护胃、控制血糖、利尿补钾、维持水电解质平衡等对症治疗。
►
疾病转归
自2022年11月入院(血氨:50↑μmol/L),患者血氨一直波动,多次因意识不清入我院急诊抢救。
血氨波动存在各种诱因:靶免治疗、继发感染、便秘、饮食……
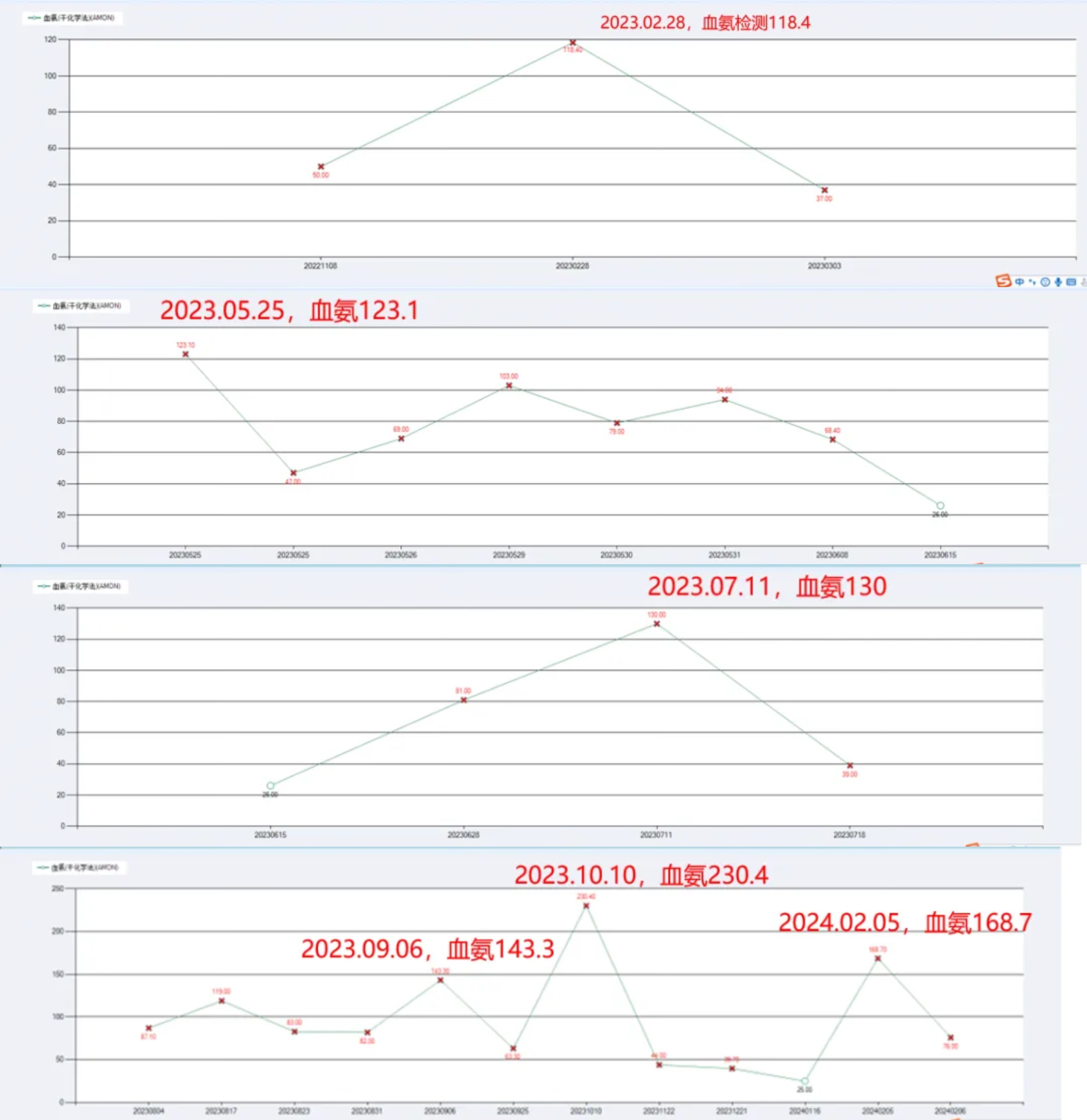
2024.2.13 再次突发意识不清,转院急诊抢救:
血常规:白细胞计数WBC:6.78→ 13.06↑ *10^9/L,中性粒细胞NE:4.62→ 10.3↑*10^9/L
尿常规:白细胞酯酶4+,浑浊,细菌3+,白细胞5839↑个/μl
C反应蛋白:35→ 180↑mg/L,降钙素原:0.185→ 7.798↑ng/mL
血氨:201→107μmol/L
电解质紊乱(低钾、高钠)
会诊后予以头孢曲松,甘草酸,门冬氨酸鸟氨酸、杜密克、亚胺培南等药物治疗。最终,患者感染情况得到控制,神志转清,转入普通病房。
03
病例总结
►
病例特点
患者为中老年女性,既往有“糖尿病、恶性肿瘤”等病史,全腹部CT提示肝硬化,多年前即有脾切除病史,结合入院相关检查,考虑自身免疫性肝硬化失代偿。
患者既往基础疾病多,免疫状态差,肝硬化且高血氨,而感染、电解质和酸碱平衡紊乱等诱因进一步诱发肝性脑病,加重脑水肿和氧化应激,导致认知功能的快速恶化,因此患者多次因意识不清入院急诊抢救。
►
治疗要点
肝性脑病(HE)是终末期肝病患者主要死因之一,早期识别、及时治疗是改善HE预后的关键。治疗原则包括及时清除诱因、尽快将急性神经精神异常恢复到基线状态、一级预防及二级预防。
临床上,90%以上的HE存在诱发因素,去除HE的诱因是治疗的重要措施。对于肝硬化HE患者,感染是最常见的诱发因素,应积极寻找感染源,即使没有明显感染灶,但由于肠道细菌易位、内毒素水平等升高,存在潜在的炎症状态,而抗菌药物治疗可减少这种炎症状态。因此,应尽早开始经验性抗菌药物治疗。此外,消化道出血、电解质和酸碱平衡紊乱、大量放腹水、高蛋白饮食、低血容量、利尿、腹泻、呕吐、便秘,以及使用苯二氮䓬类药物和麻醉剂等也是HE的常见诱因。
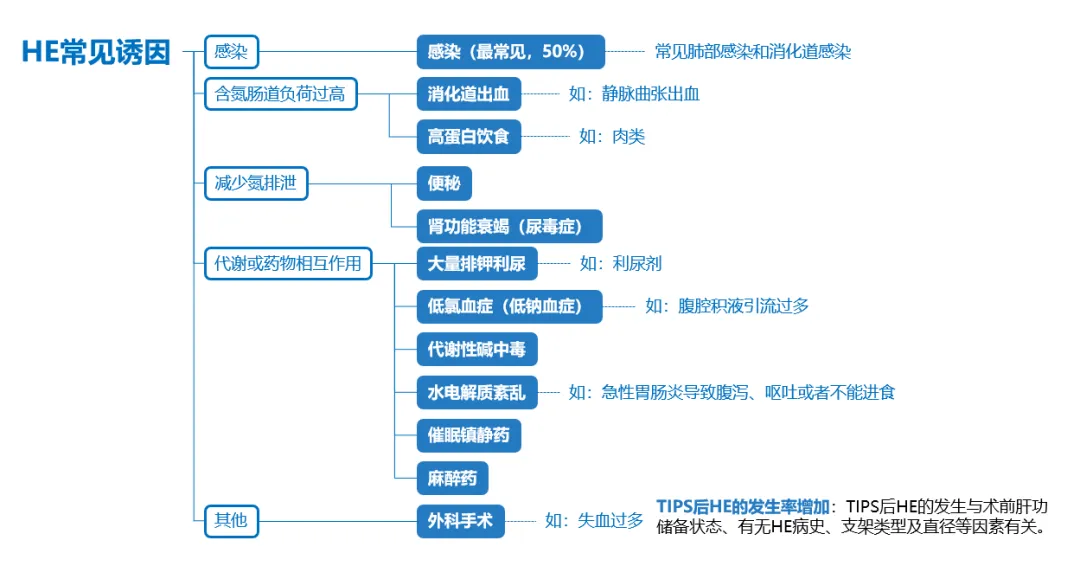
在本病例中,患者即因为多种诱因导致了肝性脑病的反复发作,在诱因得到有效控制后,结合降血氨药物门冬氨酸鸟氨酸,患者神志转清,病情平稳转好。这也是提示了临床上面对这类患者时,尤其是存在多种基础疾病的老年患者,积极关注、寻找及去除HE诱因尤为关键。
免责声明:市场有风险,选择需谨慎!此文仅供参考,不作买卖依据。
责任编辑:kj005
文章投诉热线:157 3889 8464 投诉邮箱:7983347 16@qq.com